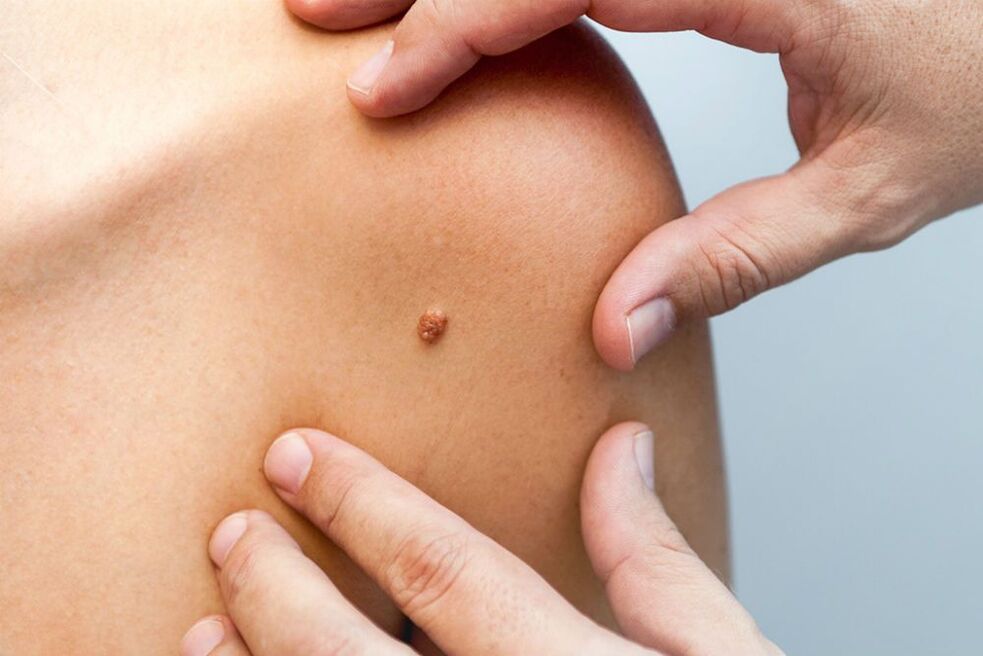
humani papiloma virus (HPV) je skupina uobičajenih patogena koji mogu zaraziti kožu i sluznice. Uglavnom se patologija dijagnosticira kod pacijenata u dobi od 20 do 30 godina, kao i kod djece mlađe od 5 godina. Prema statistikama, oko 22 posto stanovnika svijeta su nositelji HPV-a. Mnogi pacijenti su istovremeno zaraženi s nekoliko sojeva.
Trenutno je poznato više od 190 genotipova patogena. Razlikuju se po strukturi DNK, tijeku i mogućim komplikacijama. 30 uzročnika može zaraziti epitel unutarnjih i vanjskih spolnih organa. Važno je napomenuti da mnoge vrste HPV-a karakteriziraju izražena kancerogena aktivnost. Tako virus često uzrokuje komplikacije opasne po život: maligne tumore rodnice, vulve, analnog trakta, penisa.
Uzroci HPV-a
Jedini uzrok infekcijeljudski papiloma virusje kontakt s uzročnikom bolesti. Međutim, određeni čimbenici značajno povećavaju vaše šanse za zarazu. Točno:
- Odbijanje korištenja barijere kontracepcije. Samo muški ili ženski kondom, kao i posebne maramice od lateksa, mogu zaštititi od infekcije.
- Česta promjena seksualnih partnera. Ako ne posvetite dovoljno pozornosti vlastitoj sigurnosti, rizik od infekcije značajno se povećava.
- Rano započinjanje seksualnih odnosa. Spolni odnosi u adolescenciji često dovode do infekcije HPV-om zbog neodgovornog stava prema sprječavanju prijenosa uzročnika.
- Nepoštivanje higijenskih pravila. Nedovoljna briga o sebi dovodi do rasta patogene mikroflore na koži i sluznicama, što negativno utječe na osjetljivost na virus.
- Loše navike. Na imunološku obranu organizma značajno utječu ovisnosti: zlouporaba alkohola, pušenje i uzimanje psihoaktivnih tvari.
- Oslabljen imunitet. Uzroci stanja mogu biti nedostatak vitamina i minerala, prošle bolesti i psiho-emocionalno preopterećenje.
- Dugotrajno liječenje lijekovima. Posebno izraženo djelovanje imaju hormonski lijekovi koji se uzimaju kroz duži vremenski period.
- Traumatske ozljede. Ozljede sluznice i kože postaju "vrata" infekcije.
- Kronični stres. Oni također utječu na imunološki sustav i hormonsku pozadinu pacijenta.
- Ginekološke intervencije. Čimbenici rizika za HPV uključuju spontane pobačaje ili pobačaje.
- Trudnoća. Često se bolest prvi put pojavljuje tijekom trudnoće. Trudnoća je povezana s povećanim stresom na tijelu, što povećava osjetljivost na patogenu floru.
Rizici uključuju određene bolesti, kao što je displazija maternice. Redoviti preventivni posjeti ginekologu i urologu značajno smanjuju rizike.
Simptomi
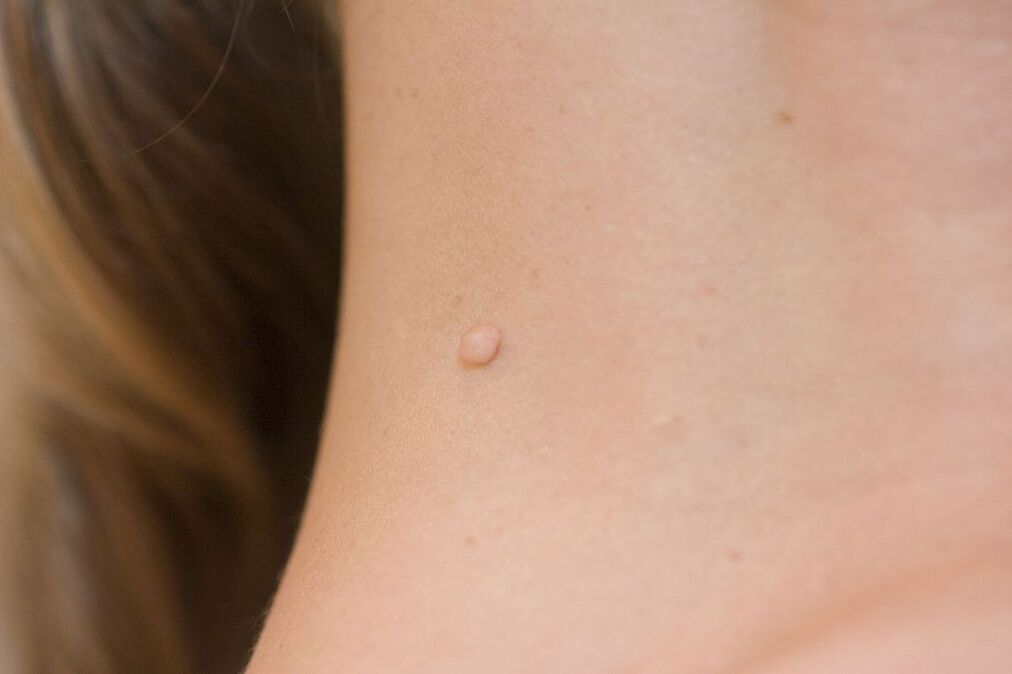
Od ukupnog broja nositelja uzročnika, kliničke manifestacije papiloma virusa otkrivaju se u samo 5-10 posto bolesnika. Prvi simptomi mogu se pojaviti ili nekoliko mjeseci nakon infekcije ili nakon nekoliko godina. Međutim, u ovom stanju osoba predstavlja prijetnju drugima. Kontaktom može zaraziti druge ljude. Simptomi se mogu podijeliti na subjektivne, koji neizravno ukazuju na patologiju, i objektivne karakteristične manifestacije HPV-a. Subjektivni simptomi uključuju:
- Papule. To su pojedinačne ili višestruke formacije koje strše iznad kože ili nalikuju mrljama. Pojavljuju se na koži i sluznicama urogenitalnog područja.
- Svrbež kože. Pacijent se često žali na svrbež u području genitalija ili drugih područja kože.
- Parestezija. Riječ je o poremećaju osjetljivosti u zahvaćenom području. Često se javlja suprotna manifestacija - dispareunija. U ovom slučaju svaki kontakt donosi bol.
- Urinarna disfunkcija. Javlja se peckanje, svrbež i bol prilikom pražnjenja mjehura. Ako je zahvaćena mokraćna cijev, izlučivanje urina može biti značajno otežano.
- Pukotine. Na koži i sluznici pojavljuju se krvareće pukotine koje uzrokuju jaku bol.
Takve kliničke manifestacije mogu ukazivati na različite bolesti genitourinarnog sustava. Objektivni simptomi HPV-a omogućuju točnu dijagnozu. Takvi znakovi uključuju:
- Genitalne bradavice. Ovo je uzvišenje iznad površine kože, karakterizirano izduženim oblikom poput prsta. Lokaliziran u području genitalija. Razlikuju se po specifičnom uzorku: šarolik ili u obliku petlje.
- Papularne bradavice. Pojavljuju se na keratiniziranim područjima genitalija. Može biti ravna ili pravilna.
- Mrlje. Priroda mrlja je različita. Postoje jarko crvene, smeđe s crvenim podtonovima, ružičasto-crvene, bijele sa sivim.
- Bowenova bolest. To su papule ili mrlje koje karakterizira sjajna ili baršunasta površina. Nijansa varira od crvene do gotovo crne.
- Divovski kondilomi. To je mala formacija koja se postupno povećava i spaja u jednu.
- Respiratorna papilomatoza. U ovom slučaju, formacije su lokalizirane u usnoj šupljini, dišnom traktu i plućima.
Također, HPV kod žena u kasnijim fazama može se manifestirati kao rak maternice. Godine 2008. ustanovljeno je da je upravo ovaj virus uzročnik malignog tumora. Rak vrata maternice ne javlja se kao samostalna bolest. Patologija je popraćena teškim krvarenjem, bolovima u abdomenu i donjem dijelu leđa, nelagodom tijekom intimnosti itd.
Putevi prijenosa
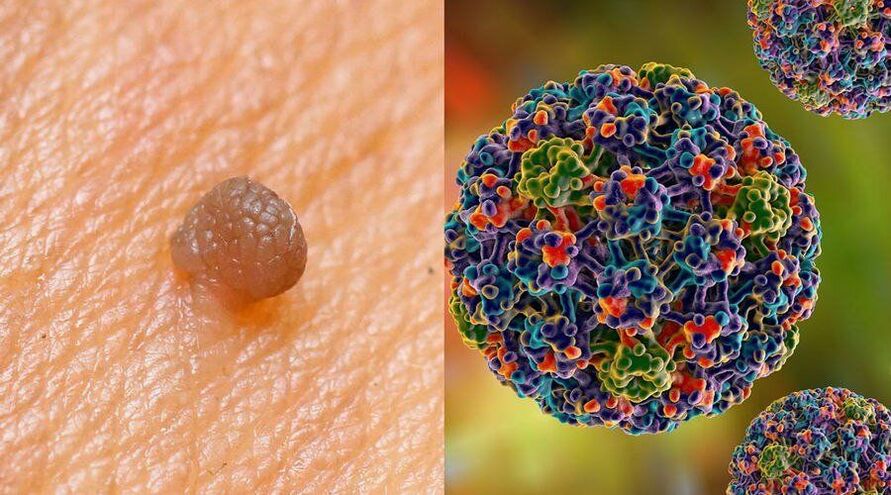
Doktori i znanstvenici još uvijek se raspravljaju o zaraznosti humanog papiloma virusa. Niz stručnjaka smatra da je dovoljan samo jedan kontakt bez korištenja barijerne kontracepcije s asimptomatskim nositeljem da vjerojatnost prijenosa uzročnika zdravom partneru dosegne 70 posto. Drugi liječnici kažu da su takvi rizici relevantni samo u kontaktu s nositeljima papiloma. Statistike pokazuju da se uz redovitu blizinu prijenos virusa na zdravu osobu događa u razdoblju do 6 mjeseci.
Do infekcije može doći na razne načine. Kako se papiloma virus prenosi:
- Seksualni prijenos. Glavni način infekcije je seksualni kontakt. Kod korištenja kondoma rizik se smanjuje na 10 posto. Međutim, uzročnik također može prodrijeti tijekom drugih intimnih manipulacija, na primjer, tijekom poljupca.
- Od majke do bebe. Novorođenče se može zaraziti HPV-om od majke tijekom prolaska kroz reproduktivni trakt. Tipični ishodi ove situacije su slučajevi laringealne papilomoze i anogenitalnih bradavica.
- Put kontakta i kućanstva. Virus se također prenosi uobičajenim kontaktom u kućanstvu. Najčešće se to događa u zajedničkim prostorijama. Rizik od infekcije posebno je visok u kupkama, saunama, teretanama i bazenima. Javni zahodi.
- Autoinfekcija. To je prijenos virusa sa zahvaćenog područja na zdravo, što se događa tijekom brijanja i uklanjanja dlaka.
Patogeneza
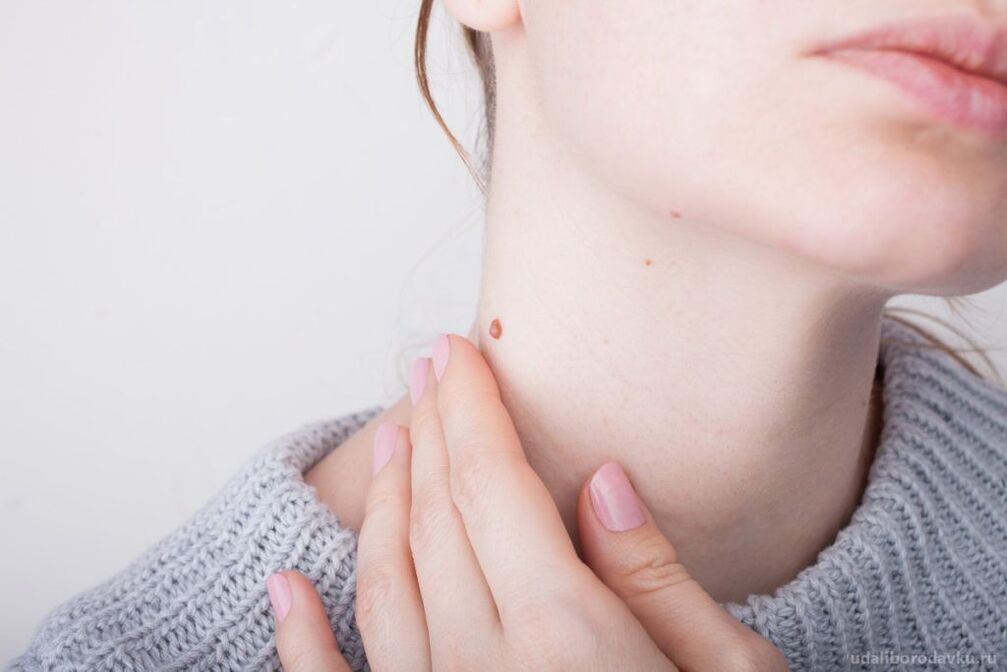
Na patogenezu značajno utječe ključna sposobnost HPV-a. Ovo je jedini virus koji ne prodire u krv, pa stoga ne uzrokuje upalni proces. U pojednostavljenom obliku, patogeneza humanog papiloma virusa je sljedeća:
- Infekcija. Izvor virusnih uzročnika može biti druga osoba ili predmeti u zajedničkoj uporabi. Rizik prijenosa značajno povećavaju mikrotraume na koži i sluznici: rane, posjekotine, pukotine, akne.
- Trajanje inkubacije. Patologije koje se razvijaju kao posljedica prodiranja HPV-a u tijelo obično imaju latentni početak. Ne postoji točno trajanje razdoblja inkubacije ove bolesti. Stadij traje 1-3 mjeseca ili doseže 2-3 godine.
- Kronična prisutnost Unatoč odsutnosti kliničkih manifestacija, bolest stalno napreduje. Osoba postaje izvor virusnih agenasa za druge.
- Vizualne manifestacije na koži. Posljedica infekcije je pojava benigne ili zloćudne tvorbe na mjestu ulaska virusa.
U početnoj fazi, patogen utječe na bazalni epitelni sloj, uglavnom lokalizirajući se na sluznicama genitalnih organa, usne šupljine i konjunktive. Virusni agens sposoban je replikacije isključivo unutar bazalne epiderme bez prodiranja u krvotok. Zbog ove značajke, imunološki sustav tijela ne može se boriti protiv patologije u najvećoj mjeri, ali djeluje izuzetno ograničeno.
Glavni uzrok onkoloških patologija na pozadini HPV-a je povećano otpuštanje specifičnih proteina koji utječu na proces diobe stanica. Prije svega, pogođeni su proteini odgovorni za blokiranje tumorskih promjena, kontrolu životnog ciklusa i zaštitu od replikacije u slučaju oštećenja DNA.
Klasifikacija
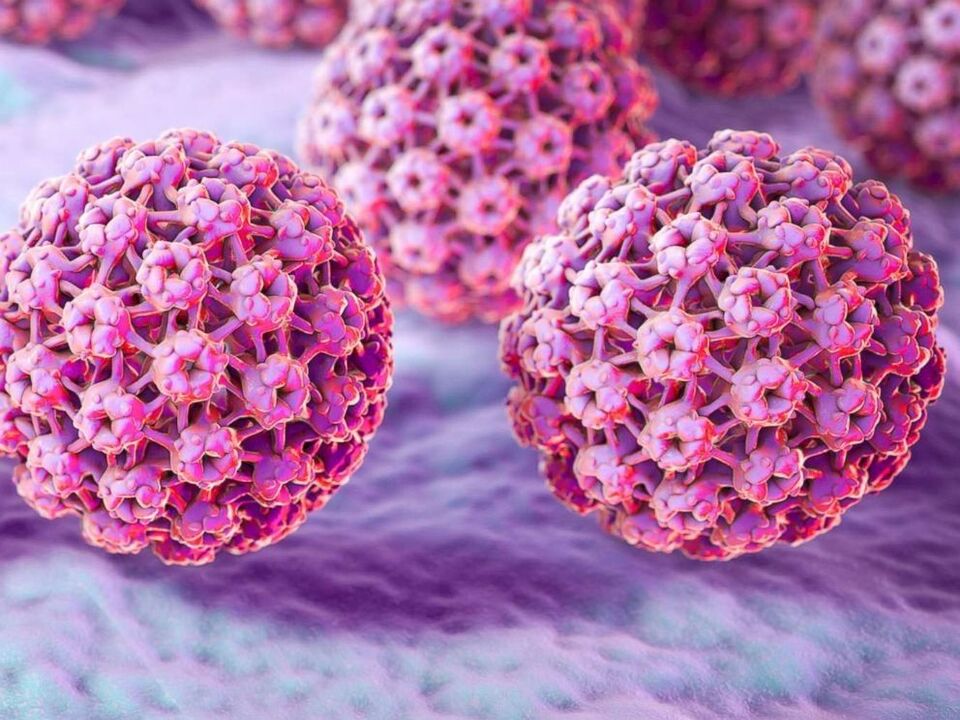
Zbog raznolikosti sojeva, tipovi HPV-a također se međusobno značajno razlikuju. Dakle, mnogi stručnjaci koriste nekoliko klasifikacija patogena odjednom. Dakle, ovisno o kliničkoj slici, svi slučajevi HPV-a mogu se podijeliti na asimptomatske i s karakterističnim manifestacijama. Postoji subklinički tijek u kojem se bilježe razdoblja egzacerbacije. Prema položaju razlikuju se:
- Koža. Ova vrsta humanog papiloma virusa uzrokuje stvaranje na koži zaražene osobe.
- Anogenitalni. U ovom slučaju, papilomi se mogu naći uglavnom na sluznicama genitalnih organa iu analnom području.
Često su glavni uzrok nelagode za pacijenta vanjski znakovi HPV-a. Pri procjeni patogena liječnici se više fokusiraju na kancerogenost soja. Točno:
- Vrste HPV-a koje nisu sposobne uzrokovati maligne tumore. To uključuje sojeve 1-5, 10, 28 i 49.
- Vrste patogena sa smanjenom onkogenom aktivnošću. Mogu izazvati rak, ali u iznimno rijetkim slučajevima. Među takvim sojevima su 6. 7, 32, 40-44 i drugi.
- Karakterizira ga umjerena onkogenost. Udio zahvaćenih stanica koje degeneriraju u stanice raka prilično je visok. Skupina uključuje sojeve 52-58, 30, 26 i druge.
- Opasni oblici humanog papiloma virusa. Upravo ti sojevi uglavnom izazivaju maligne tumorske formacije. To uključuje 16, 18, 64, 73 i druge.
Dijagnoza humanog papiloma virusa
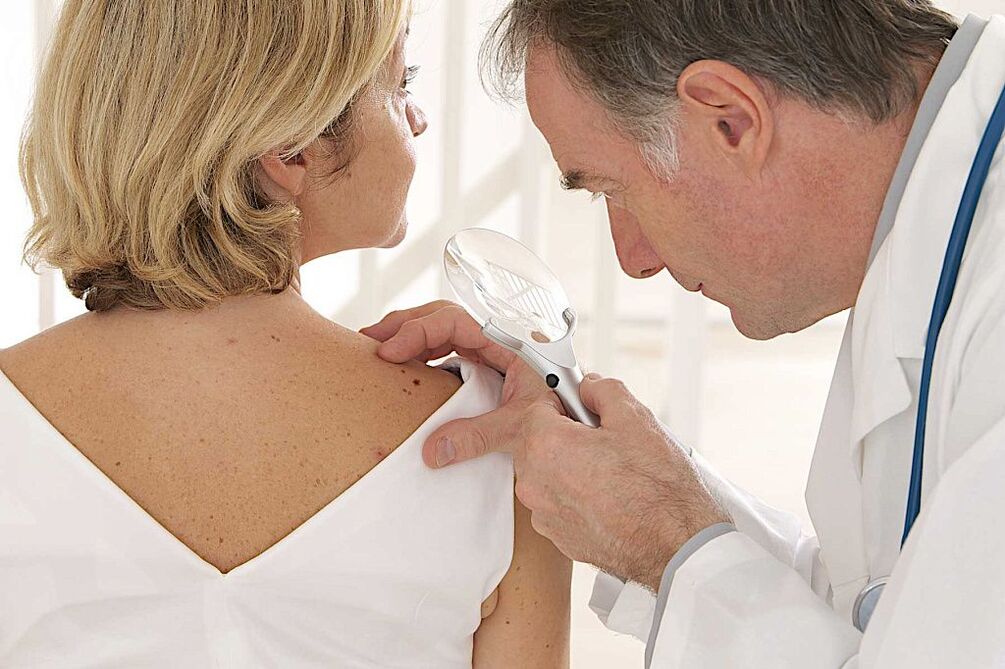
Različite dijagnostičke tehnike pomažu identificirati papilome kod muškaraca i žena. Dakle, za uspostavljanje dijagnoze u bolesnika s latentnim oblikom, učinkovite su samo molekularne biološke studije. Najčešća i najpoznatija metoda je PCR. Usmjeren je na određivanje genetskih svojstava materijala koji se uzima od pacijenta. PCR pomaže identificirati ne samo činjenicu infekcije, već i specifični soj HPV-a. Subklinički i klinički oblici mogu se dijagnosticirati metodama kao što su:
- Jednostavna kolposkopija. Papilomi, bradavice i mrlje također se mogu otkriti tijekom rutinskog vizualnog pregleda. Kolposkopija je pregled vaginalnog otvora posebnim binokularnim uređajem. Pregled može biti popraćen prikupljanjem biološkog materijala za istraživanje.
- Proširena kolposkopija. Tijekom pregleda koriste se dodatni testovi. Indikativan je test s 3% octenom kiselinom koja izaziva sužavanje nepromijenjenih krvnih žila. Dodatno se može preporučiti adrenalinski test i Chrobak test (ako postoji sumnja na rak).
- Citološki pregled. Za provođenje dijagnostičkog postupka trebat će vam materijal iz epitela ili stanica kože. Uzorak se koristi za određivanje DNK virusa, kao i za isključivanje kancerogenih tumora. Tipično, citologija otkriva samo najonkogene vrste virusa.
Bolje je planirati prikupljanje biomaterijala za papiloma virus kod žena u prvoj polovici menstrualnog ciklusa, ali ne ranije od petog dana. U krajnjem slučaju, biološki materijal možete donirati kasnije, ako je do menstruacije ostalo više od 5 dana. Prije postupka ne smijete ispirati vaginu. Dva dana prije sakupljanja vrijedi isključiti spolni odnos. Slično pravilo vrijedi i za intravaginalni ultrazvuk i kolposkopiju.
Prilikom dijagnosticiranja muškaraca s HPV-om, materijal se prikuplja iz uretre. Trebalo bi proći najmanje dva sata od vašeg posljednjeg mokrenja. Važno je izbjegavati intimnost 48 sati prije testa. Inače, studija može pokazati lažne rezultate.
Komplikacije
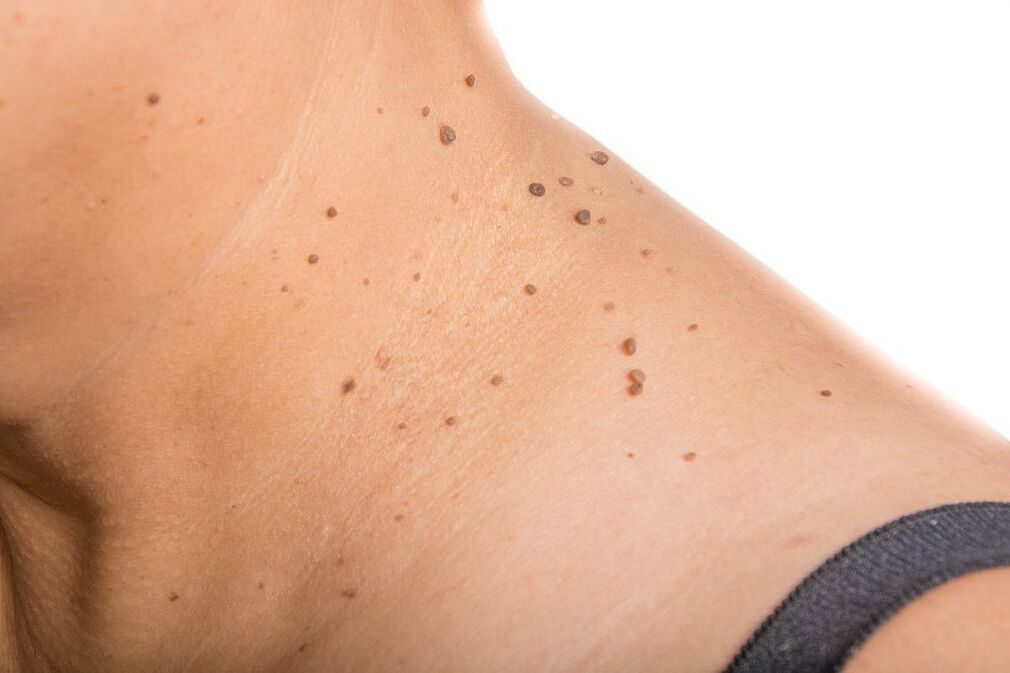
Komplikacije patologije uključuju prekomjerni rast bradavica i papiloma. U rijetkim slučajevima, gnojno-septički procesi se javljaju u pozadini oštećenja formacije. Tipične posljedice infekcije onkogenim sojevima su sljedeća stanja:
- Analni rak. 80 posto slučajeva otkrivanja ovog zloćudnog tumora povezano je s HPV infekcijom. Također, negativni čimbenici koji utječu na nastanak raka anusa su analni seks, pušenje i nasljedna predispozicija. Bolest se možda neće manifestirati dugo vremena. Tipični simptomi ovog stanja su krvarenje iz rektuma, svrbež i osjećaj stranog tijela.
- Vaginalni rak. 70 posto pacijenata s ovom dijagnozom boluje od humanog papiloma virusa. Stanje se obično nalazi kod žena starijih od 40 godina. Predstavnice lijepog spola starije od 70 godina su osjetljivije na patologiju. U prvim fazama simptomi se mogu zamijeniti s menstruacijom. Dodatno se pojavljuju bolovi u području zdjelice, zatvor i stezanje u vagini.
- Rak usne šupljine i ždrijela. Trećina dijagnoza posljedica je HPV infekcije. Pacijent se žali na bol prilikom gutanja i uzimanja hrane. U mirnom stanju postoji osjećaj stranog tijela u grkljanu. U kasnijim fazama pojavljuju se opća slabost, mučnina i gubitak sposobnosti.
- Rak penisa. 50 posto slučajeva uzrokovano je virusnim uzročnicima. Ovo je rijedak maligni tumor, koji zahvaća tumorski proces lokaliziran u muškom spolnom organu. Patologija je tipična za muškarce starije od 60 godina.
HPV liječenje
Trenutno ne postoji učinkovit tretman za HPV. Terapeutska taktika za papiloma virus može se izgraditi na dva načina:
- Upozorenja na infekcije. Nažalost, čak i redovita uporaba kontracepcije i pažljiv pristup higijeni ne štite osobu od infekcije. Naravno, to značajno smanjuje šanse. Međutim, većina slučajeva prijenosa uzročnika zabilježena je kod osoba tijekom adolescencije, u dobi od 15-16 godina. U dobi od 25 godina već se pojavljuju prvi simptomi. Za izražen učinak prevencija se mora provoditi od najranije dobi.
- Liječenje bolesti uzrokovanih humanim papiloma virusom. Ako soj uzrokuje malignu ili benignu formaciju, tada je potrebna terapija identificirane patologije. Papilomi se uklanjaju u kozmetičkim ili medicinskim ordinacijama. Kancerogeni tumori zahtijevaju složeno višefazno liječenje ovisno o stadiju.
Naravno, ima dobrih vijesti. Dakle, ljudi koji imaju normalno funkcionirajući imunološki sustav mogu se sami nositi s HPV-om unutar dvije godine. Pacijenti zaraženi tijekom adolescencije oslobađaju se virusnog uzročnika do dobi od 30 godina. Nažalost, oni koji su preboljeli ne stječu doživotni imunitet.
Prognoza
Značajan udio sojeva karakterizira niska ili umjerena onkogenost. Samo su određeni tipovi virusa povezani s povećanim rizikom od razvoja raka. Ova statistika omogućuje nam da mnogim pacijentima damo pozitivnu prognozu u vezi s HPV-om. Rano otkrivanje malignih tumora značajno povećava šanse za oporavak.
Otkriće virusa koji može uzrokovati oštećenje stanica ima tri potencijalna ishoda:
- Postoji virus, ali još nije promijenio staničnu strukturu. U ovoj situaciji, pacijent će biti klasificiran kao rizična skupina. Ako se identificira kancerogeni tip, potrebno je redovito praćenje ginekologa ili urologa. Osim toga, trebali biste povremeno prolaziti testove.
- Promjene u stanicama CIN-1 otkrivene su u ranim fazama. Uglavnom ovo stanje također ne zahtijeva medicinsku intervenciju. Obično se kontrolni pregled provodi jednom godišnje kako bi se osiguralo da patologija ne napreduje.
- Zabilježene su izražene promjene u CIN-1. Za isključivanje opasnih stanja potrebna je biopsija. Studija će utvrditi je li formacija onkološke prirode.
Prevencija

HPV infekciju možete spriječiti slijedeći ključna pravila prevencije. Važno:
- Posjetite liječnike na vrijeme. Ženama se preporučuje da posjete ginekologa 1-2 puta godišnje. Muškarci bi trebali posjetiti urologa po sličnom rasporedu. Ako imate čimbenike rizika (česte promjene spolnih partnera, odbijanje kontracepcije), trebali biste češće posjećivati liječnika.
- Minimizirajte posjete javnim mjestima - bazenima, saunama, kupkama. Ako to nije moguće, onda je važno koristiti vlastiti ručnik, ne uzimati tuđe britvice i ne sjediti na površini golog tijela.
- Koristite kontracepciju. Učinkovite su samo metode barijere. Primjena oralnih kontraceptiva ne utječe na sojeve.
- Odreći se loših navika. Prestanak pušenja i umjerena konzumacija alkohola imat će umjeren utjecaj na stanje organizma.
- Povećajte imunološku obranu tijela. Povoljan učinak ima pravilna prehrana, redovita tjelesna aktivnost, pridržavanje dnevne rutine i tjelovježba.
- Izbjegavajte stres. Psihoemocionalno preopterećenje može negativno utjecati na imunološki sustav, pa ih je bolje isključiti.
Važno je povremeno se testirati. Ako je bilo situacija u kojima je moglo doći do infekcije, onda je bolje napraviti test na HPV. Postoje i ljudi u opasnosti. Tako:
- pacijenti od 21 do 30 godina trebaju uzeti PAP test najmanje jednom svakih pet godina (po mogućnosti pomoću tekuće citologije);
- osobe od 30 do 65 godina svake treće godine trebaju napraviti Papa test na HPV uz obaveznu PCR na onkogene oblike (16 i 18).
HPV kod trudnica

Ljudski papiloma kod žena, u pravilu, ne predstavlja nikakvu posebnu opasnost za trudnoću. Anogenitalne bradavice zaslužuju posebnu pozornost. Lokalizirani su ne samo na vanjskim usnama, već iu vagini. U nekim slučajevima, oni su također popraćeni bakterijskom komponentom. Anogenitalne bradavice značajno povećavaju rizik od infekcije djeteta tijekom poroda. Ovo je prepuno:
- Rekurentna juvenilna laringealna papilomatoza. Sličnu situaciju izazivaju četiri soja HPV-a. Obično je patologija posljedica anogenitalnih bradavica ili HPV-a genitalnog tipa.
- Povećan rizik od razvoja raka u odrasloj dobi. Infekcija virusom u tako ranoj dobi značajno utječe na sklonost raku u budućnosti.
Zaustavimo se detaljnije o papilomatozi grkljana. Trenutno nije potpuno poznato u kojem trenutku dolazi do prijenosa virusnog agensa. Infekcija se može dogoditi kroz placentarnu barijeru ili izravno u trenutku rođenja djeteta. Prvi simptomi patologije su promuklost. U teškim slučajevima bebin glas potpuno nestaje i pojavljuju se poteškoće s disanjem.
Bolest je sposobna brzo napredovati. Nešto kasnije kod bolesnika se javlja kašalj i stalna zaduha. U pozadini HPV-a, dijete može doživjeti asfiksiju uzrokovanu blokadom dišnog trakta. Najčešće se to događa kada postoje papilomi na tankim nogama.
Za dijagnosticiranje bolesti koristi se poseban medicinski uređaj koji se zove laringoskop. Može se zamijeniti bronhoskopom. Uređaji nam omogućuju prepoznavanje glavnog znaka patologije - rasta grkljana (kondiloma). Za dijete se obično preporučuje kirurško liječenje. Kondilomi se uklanjaju destrukcijom (smrzavanjem) ili izrezuju. Međutim, agresivna priroda bolesti često dovodi do recidiva.
Buduća majka zaražena HPV-om s visokim stupnjem onkogenosti o tome treba obavijestiti opstetričara iz antenatalne klinike. U tom slučaju liječnici će poduzeti sve mjere kako bi osigurali da virus ne utječe na zdravlje djeteta.




















